|
|||
|
|||
Παιδική σχιζοφρένεια και μαιευτικές επιπλοκές: Πιλοτική αναδρομική μελέτη
ΠΡΩΤΑΓΟΡΑ-ΛΙΑΝΟΥ Ν.1, ΜΠΕΛΙΒΑΝΑΚΗ Μ.2, ΤΣΕΛΑΛΙΔΟΥ-ΒΑΪΟΠΟΥΛΟΥ Ε.1, ΠΑΠΑΧΡΗΣΤΟΥ Π.1,
ΒΕΛΙΤΣΙΑΝΟΥ Κ.2, ΒΕΛΕΝΤΖΑΣ Π.3, ΚΟΛΑΪΤΗΣ Γ.2, ΚΑΝΑΡΗ Ν.2, ΠΡΟΥΝΤΖΟΥ-ΚΑΣΣΙΟΥ Κ.1, ΤΣΙΑΝΤΗΣ Ι.2
1Α΄ Παιδιατρικό Τμήμα, Γ.Π. Νοσοκομείο Παίδων Αθηνών "Η Αγία Σοφία"
2Πανεπιστημιακή Παιδοψυχιατρική Κλινική, Αθήνα
3Κέντρο Υγείας Μαρκοπούλου
Περίληψη
ΕΙΣΑΓΩΓΗ Σε πολλές μελέτες έχει διαπιστωθεί ότι η συχνότητα μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό ασθενών με σχιζοφρένεια είναι αυξημένη.
ΣΚΟΠΟΣ ΤΗΣ ΕΡΓΑΣΙΑΣ Nα εξετάσει εάν υπάρχει αυξημένη συχνότητα των μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό ασθενών με διάγνωση σχιζοφρένειας στο Τμήμα Ενδονοσοκομειακής Νοσηλείας (ΤΕΝ) της Παιδοψυχιατρικής Κλινικής του Νοσοκομείου Παίδων "Αγία Σοφία".
ΜΕΘΟΔΟΣ Ανασκόπηση βιβλιαρίων υγείας σε 26 παιδιά ηλικίας 9-14 ετών νοσηλευόμενα στο ΤΕΝ με διάγνωση σχιζοφρένειας βάση του Διεθνούς Διαγνωστικού Ταξινομητικού Συστήματος ICD-10 του Π.Ο.Υ. Σε κάθε ψυχιατρικό ασθενή επελέγησαν τρεις μάρτυρες του ίδιου φύλου και ηλικίας, οι οποίοι προσήλθαν στο Εθνικό Σύστημα Υγείας για παθολογικά προβλήματα.
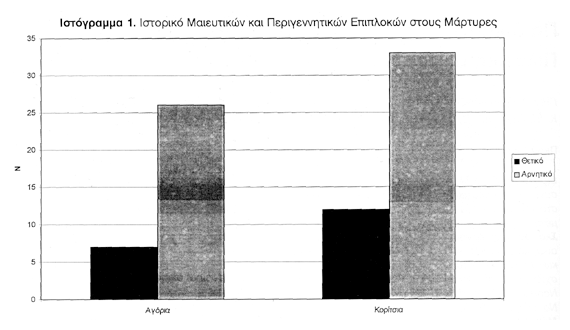
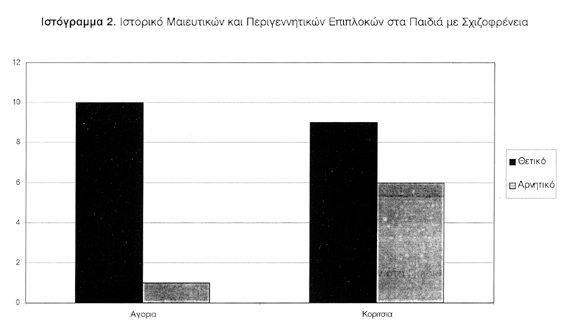
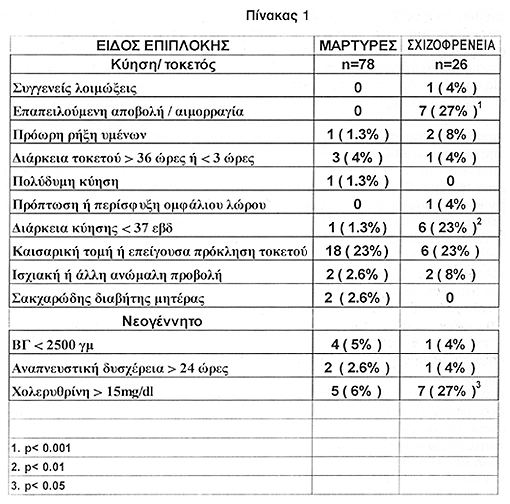
ΑΠΟΤΕΛΕΣΜΑΤΑ Σε 19/26 ασθενείς με σχιζοφρένεια υπήρξε τουλάχιστον μια μαιευτική ή περιγεννητική επιπλοκή (73%). Οι πιο συχνές ήταν αιμορραγία κατά τη διάρκεια της κύησης, διάρκεια κύησης <37 εβδομάδες και νεογνική υπερχολερυθριναιμία >15 mg/dl. Σε 19/78 μάρτυρες υπήρξε τουλάχιστον μια μαιευτική ή περιγεννητική επιπλοκή (24%). Η συχνότητα επιπλοκών στους ασθενείς με σχιζοφρένια ήταν αυξημένη σε σύγκριση με τους μάρτυρες (χ2, p<0.001). Η σχετική πιθανότητα βεβαρημένου ιστορικού σε αγόρια με σχιζοφρένεια ήταν 37.32 και σε κορίτσια 3.32. (95% όρια αξιοπιστίας αντίστοιχα για τα αγόρια 4.01-170.37 και τα κορίτσια 0.36-15.27) .
ΣΥΜΠΕΡΑΣΜΑ Aπό τα ευρήματά μας προκύπτει ότι υπάρχει περίσσεια μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό παιδιών με σχιζοφρένεια, ειδικά στα αγόρια.
Το νόημα αυτής της συσχέτισης είναι ακόμα αμφίβολο και είναι πρόωρο να θεωρηθεί αιτιολογική. H μελλοντική έρευνα θα συνεχιστεί με μεγαλύτερα δείγματα ασθενών.
Λέξεις κλειδιά: Παιδική σχιζοφρένεια, μαιευτικές επιπλοκές.
Εισαγωγή
Η σχιζοφρένεια είναι νευροψυχιατρική νόσος στην εκδήλωση της οποίας συμβάλλουν βιολογικοί και ψυχοκοινωνικοί παράγοντες κινδύνου1,2. Αναφορικά με τους πρώτους υπάρχουν πολλές ενδείξεις ότι ασθενείς με σχιζοφρένεια έχουν σε σύγκριση με μάρτυρες πιο συχνά ιστορικό μαιευτικών ή περιγεννητικών επιπλοκών3-7. Έχει παρατηρηθεί επίσης ότι υπάρχει συσχέτιση μεταξύ ηλικίας έναρξης της νόσου και ιστορικού μαιευτικών επιπλοκών: όσο νεότερη η ηλικία έναρξης, τόσο πιθανότερο να υπάρχει ιστορικό μαιευτικών επιπλοκών8-11.
Σε προοπτικές μελέτες, τα περισσότερα νεογέννητα που υφίστανται τις παραπάνω επιπλοκές δεν παρουσιάζουν μελλοντικά σχιζοφρένεια, αλλά ο κίνδυνος είναι αυξημένος σε σύγκριση με βρέφη με ομαλή ενδομήτρια και περιγεννητική πορεία6,12-15. Βάσει αυτών των ευρημάτων προτείνεται ότι, σύμφωνα με την νευρο-εξελικτική υπόθεση της παθογένειας της σχιζοφρένειας, είναι πιθανό κάποιες παθολογικές διεργασίες που οδηγούν στη ψύχωση να έχουν την αρχή τους στα πρώιμα στάδια της ζωής9. Ο παθοφυσιολογικός μηχανισμός δεν έχει διευκρινιστεί. Οι μαιευτικές επιπλοκές μπορεί να ασκούν άμεση αρνητική επίδραση στην ανάπτυξη του εμβρυϊκού εγκεφάλου ή να αυξάνουν, με μη ειδικό τρόπο, την ευπάθεια σε άλλους παράγοντες κινδύνου όπως η κληρονομική επιβάρυνση, ή έκθεση σε δυσμενείς περιβαλλοντικές συνθήκες3,5,7,15.
Οι περισσότεροι ερευνητές έχουν μελετήσει ενήλικες με σχιζοφρένεια, προσδιορίζοντας ως "νεαρή" την ηλικία έναρξης κάτω των 20-23 ετών. Λίγες είναι οι μελέτες οι οποίες επικεντρώνονται σε παιδιά και έφηβους κάτω των 15 ετών. Σκοπός της παρούσης εργασίας ήταν να εξετάσει τη συχνότητα μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό νεαρών ασθενών με διάγνωση σχιζοφρένειας που νοσηλεύονται σε ψυχιατρική μονάδα γενικού παιδιατρικού νοσοκομείου. Υποβάλαμε σε δοκιμή την υπόθεση ότι η συχνότητα θα είναι αυξημένη σε σύγκριση με μάρτυρες.
Μέθοδος
Έγινε καταγραφή των μαιευτικών και περιγεννητικών επιπλοκών, σύμφωνα με την κλίμακα των Lewis & Murray9,16, από τα βιβλιάρια υγείας σε 26 παιδιά και εφήβους ηλικίας 9-14 ετών που νοσηλεύτηκαν στο Τμήμα Ενδονοσοκομειακής Νοσηλείας (ΤΕΝ) της Πανεπιστημιακής Παιδοψυχιατρικής Κλινικής, στο Νοσοκομείο Παίδων Αθηνών "Η Αγία Σοφία" στην περίοδο από το 1997 έως και το 2004. Στη "Lewis and Murray Scale of Obstetric Complications" αναφέρονται 14 πιθανές μαιευτικές και περιγεννητικές επιπλοκές. Στους ασθενείς είχε τεθεί η διάγνωση της σχιζοφρένειας, βάσει του Διεθνούς Ταξινομητικού Συστήματος ICD-10 του Π.Ο.Υ (WHO 1992)17. Η μέση ηλικία τους ήταν 12.6 έτη, ενώ 11 ήταν αγόρια και 15 κορίτσια. Για κάθε ψυχιατρικό ασθενή επελέγησαν τρεις μάρτυρες του ίδιου φύλου και ηλικίας, οι οποίοι προσήλθαν στο Εθνικό Σύστημα Υγείας για παθολογικά προβλήματα. Για τη στατιστική ανάλυση των ποιοτικών δεδομένων χρησιμοποιήθηκε η δοκιμασία χ2. Διαφορά p<0.05 θεωρήθηκε ως στατιστικά σημαντική.
Αποτελέσματα
Σε 19 από τους 26 ψυχιατρικούς ασθενείς υπήρχε τουλάχιστον μια μαιευτική ή περιγεννητική επιπλοκή (73%). Σε 19 από τους 78 μάρτυρες υπήρχε τουλάχιστον μια μαιευτική ή περιγεννητική επιπλοκή (24%). Η συχνότητα επιπλοκών στο ιστορικό ασθενών με σχιζοφρένεια ήταν αυξημένη σε σχέση με τους μάρτυρες (p<0.001). Στους ψυχιατρικούς ασθενείς, θετικό ιστορικό είχαν 10 από τα 11 αγόρια και 9 από τα 15 κορίτσια. Στους μάρτυρες, θετικό ιστορικό είχαν 7 από τα 33 αγόρια και 12 από τα 45 κορίτσια (ιστογράμματα 1 και 2). Η σχετική πιθανότητα (odds ratio) βεβαρημένου ιστορικού σε αγόρια με σχιζοφρένεια ήταν 37.32 και σε κορίτσια 3.32 (95% όρια αξιοπιστίας, αντίστοιχα για τα αγόρια 4.01-170.37 και τα κορίτσια 0.36-15.27).
Στον πίνακα 1 αναγράφονται οι επιμέρους επιπλοκές καθώς και η συχνότητα εμφάνισής τους στους ασθενείς. Οι ακόλουθες ήταν σημαντικά αυξημένες σε σχέση με τους μάρτυρες: αιμορραγία κατά τη διάρκεια της κύησης (p<0.001), διάρκεια κύησης <37 εβδομάδες (p<0.01) και νεογνική υπερχολερυθριναιμία >15mg/dl (p< 0.05).
Συζήτηση
Στην παρούσα μελέτη διαπιστώσαμε, ότι η συχνότητα μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό των παιδιών με σχιζοφρένεια ήταν σημαντικά αυξημένη σε σύγκριση με μάρτυρες. Τα ευρήματά μας είναι σύμφωνα με τα αποτελέσματα των περισσοτέρων άλλων μελετών σε παιδιά και έφηβους. Οι Matsumoto και συν. βρήκαν αυξημένη συχνότητα βεβαρημένου περιγεννητικού ιστορικού σε 33 παιδιά ηλικίας 8-13 ετών και 35 παιδιά 14-15 ετών με σχιζοφρένεια, σε σύγκριση με συνομήλικους μάρτυρες με αγχώδη διαταραχή18,19. Οι Eaton και συν. συνέδεσαν τα αρχεία όλων των μαιευτηρίων της Δανίας για τα έτη 1973-1993 με τα αρχεία των ψυχιατρείων και βρήκαν ότι οι μαιευτικές επιπλοκές συσχετίζονταν με αυξημένη συχνότητα βαριάς ψυχοπαθολογίας, μεταξύ άλλων σχιζοφρένειας, σε ηλικία κάτω των 15 ετών20.
Στην ομάδα με σχιζοφρένεια η συχνότητα βεβαρημένου ιστορικού ήταν μεγαλύτερη στα αγόρια, σε σύγκριση με τα κορίτσια. Το ίδιο δεν διαπιστώθηκε στους μάρτυρες. Διαφορά μεταξύ των φύλων προκύπτει από τις περισσότερες μελέτες8,11,21,22. Σε έρευνα των Hultman και συν. σε 169 ασθενείς ηλικίας 15-21 χρόνων με σχιζοφρένεια, διαπιστώθηκε περίσσεια προ- και περιγεννητικών επιπλοκών μόνο στους άρρενες8. Πιθανολογείται, ότι η αυξημένη συχνότητα περιγεννητικών επιπλοκών στους άρρενες αποτελεί έκφραση της γενικότερης μεγαλύτερης ευπάθειας του αρσενικού εμβρύου και νεογέννητου σε δυσμενείς παράγοντες11. Να σημειωθεί ότι στην έρευνα της Thomas και συν. δε βρέθηκε διαφορά μεταξύ των φύλων23.
Από τις επιπλοκές που καταγράφηκαν η αιμορραγία κατά τη διάρκεια της κύησης υπήρξε περισσότερο συχνή από την προωρότητα και την νεογνική υπερχολερυθριναιμία >15 mg/d. Στη βιβλιογραφία, η αιμορραγία κατά την κύηση αναφέρεται ως μία από τις συχνότερες επιπλοκές στο ιστορικό ασθενών με σχιζοφρένεια4,5,7,8,12,24. Πιθανολογείται, ότι η αιμορραγία συνοδεύεται από διαταραχή αιμάτωσης του εγκεφάλου με επακόλουθη ανοξία4,25.
H προωρότητα επίσης αναφέρεται συχνά ως παράγοντας κινδύνου για σχιζοφρένεια4,5,7,8,12,26. Σε ανασκόπηση ιστορικών 270 ασθενών, οι Smith και συν. βρήκαν ότι, ανεξάρτητα από το βάρους γέννησης, η προωρότητα συσχετίζονται με προνοσηρή κοινωνική απόσυρση και έναρξη της νόσου σε πιο νέα ηλικία26.
Αυξημένη συχνότητα νεογνικής υπερχολερυθριναιμίας >15 mg/dl έχει περιγραφεί σε μεμονωμένα άρθρα24,28. Κανένα από τα νεογνά της παρούσας μελέτης δεν υποβλήθηκε σε αφαιμαξομετάγγιση, άρα η υπερχολερυθριναιμία δεν είχε φθάσει σε επίπεδα με γνωστή τοξικότητα για το ΚΝΣ.
Περιορισμοί της μελέτης
Συμπερασματικά, από τα ευρήματά μας διαφαίνεται μια αυξημένη επίπτωση μαιευτικών και περιγεννητικών επιπλοκών στο ιστορικό παιδιών με σχιζοφρένεια, ειδικά στα αγόρια. Η φύση της συσχέτισης δεν είναι γνωστή, πάντως μπορεί να θεωρηθεί ως βιολογικός παράγοντας κινδύνου για σχιζοφρένεια. Οι ίδιες οι επιπλοκές ενδέχεται να είναι συνέπεια γενετικών ή άλλων πρώιμων ενδομήτριων επιδράσεων. Επίσης, ο χαρακτήρας των επιπτώσεων μιας βιολογικής έκθεσης στον αναπτυσσόμενο εγκέφαλο μπορεί να σχετίζεται με γονιδιακούς παράγοντες2,8,11,24.
Είναι γνωστό, πως οι μαιευτικές επιπλοκές είναι επίσης πιο συχνές σε παιδιά με υπερκινητικότητα, νοητική υστέρηση και άλλες αναπτυξιακές διαταραχές20,30,31. Στην εκδήλωση της σχιζοφρένειας συμβάλλουν βιολογικοί και ψυχοκοινωνικοί παράγοντες κινδύνου και επομένως η ύπαρξη βεβαρημένου ιστορικού δε μειώνει τη σημασία των ψυχοκοινωνικών αιτιών αλλά και των ψυχοκοινωνικών παρεμβάσεων32. Η Αμερικανική Ακαδημία Παιδιατρικής χαρακτηρίζει παιδιά με επιπλοκές κατά την κύηση και τοκετό ως υψηλού κινδύνου και δημοσίευσε κατευθυντήριες οδηγίες για συστηματική παρακολούθηση της ψυχοκοινωνικής ανάπτυξης τους από τον παιδίατρο και συνιστά προληπτικό έλεγχο για τυχών ψυχοπαθολογία στην ηλικία περίπου των 6 ετών33. Σχετικώς το εγχειρίδιο για παιδιάτρους "Bright Futures in Practice: Mental Health" αποτελεί πρακτικό πλαίσιο παρακολούθησης της ψυχικής υγείας των παιδιών, με σκοπό την έγκαιρη παρέμβαση34.
Η παρούσα μελέτη θα συνεχιστεί με μεγαλύτερο δείγμα ασθενών και άλλες συγκρίσεις, π.χ. μεταξύ ασθενών με θετικό και αρνητικό οικογενειακό ιστορικό.
ΒΙΒΛΙΟΓΡΑΦΙΑ