|
|||
|
|||
Παρουσίαση μίας εξίσωσης παλινδρόμησης για την πρόβλεψη της λεκτικής απάντησης στην κλίμακα της Γλασκώβης από την αντίδραση των ματιών και την καλύτερη κινητική απάντηση σε ασθενείς με κρανιοεγκεφαλικές κακώσεις - πιλοτική μελέτη
MATHΣ Γ.1, ΜΠΙΡΜΠΙΛΗΣ Θ.1, ΛΥΡΑΤΖΟΠΟΥΛΟΣ Ν.2, ΜΗΝΟΠΟΥΛΟΣ Γ.2, ΜΑΝΩΛΑΣ Κ.2
1Πανεπιστημιακή Νευροχειρουργική Κλινική ΔΠΘ, Π.Γ.Ν. Αλεξανδρούπολης
2Ά Πανεπιστημιακή Χειρουργική Κλινική ΔΠΘ, Π.Γ.Ν. Αλεξανδρούπολης
Περίληψη
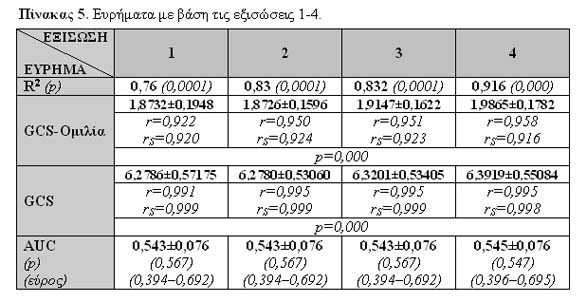
Η κλίμακα της Γλασκώβης αποτελεί μία διεθνή τυποποιημένη προσέγγιση καταγραφής των νευρολογικών ευρημάτων, σύγκρισης των ασθενών και πρόβλεψης της έκβασης. Ωστόσο, ο υπολογισμός της λεκτικής συνιστώσας της σε διασωληνωμένους ασθενείς είναι δυσχερής. Σκοπός της παρούσας πιλοτικής μελέτης ήταν η κατασκευή μίας εξίσωσης παλινδρόμησης που να προβλέπει με ακρίβεια τη λεκτική απάντηση με βάση την αντίδραση των ματιών και την κινητικότητα. Ως υλικό επιλέχθηκαν 74 ασθενείς που εισήχθησαν στη Μονάδα Εντατικής Θεραπείας κατά τη δεκαετία 1994-2003 με τη διάγνωση "αμιγής ΚΕΚ." Με τη βοήθεια του στατιστικού πακέτου SPSS εφαρμόστηκε η μέθοδος της βήμα-προς-βήμα παλινδρόμησης. Η συσχέτιση μεταξύ των πραγματικών και των προβλεπόμενων από την εξίσωση λεκτικών scores, αλλά και της ολικής κλίμακας Γλασκώβης υπολογίστηκε με το συντελεστή χ2 του Pearson και το συντελεστή rs του Spearman. Παρόμοιος έλεγχος έγινε και για άλλες 3 εξισώσεις παλινδρόμησης που ευρέθησαν στη βιβλιογραφία. Η διαχωριστική ικανότητα όλων των εξισώσεων ελέγχθηκε με τις καμπύλες ROC. Η μέση τιμή της πραγματικής λεκτικής απάντησης και της πραγματικής κλίμακας Γλασκώβης ήταν 1,9865±0,1861 και 6,3919±0,554. Στην εξίσωση που κατασκευάστηκε οι αντίστοιχες μέσες τιμές ήταν 1,9865±0,178 και 6,3919±0,551 (r=0,958, rs=0,916, p=0,000 και r=0,995, rs=0,998, p=0,000). Για τις άλλες 3 εξισώσεις η μέση τιμή της προβλεπόμενης λεκτικής απάντησης ήταν 1,8732±0,195 (r=0,922, rs=0,920, p=0,000), 1,8726±0,160 (r=0,950, rs=0,924, p=0,000) και 1,9147±0,162 (r=0,951, rs=0,923, p=0,000), ενώ η μέση τιμή της προβλεπόμενης ολικής κλίμακας Γλασκώβης ήταν 6,2786±0,572 (r=0,991, rs=0,999, p=0,000), 6,2780±0,531 (r=0,995, rs=0,999, p=0,000) και 6,3201±0,534 (r=0,995, rs=0,999, p=0,000). Οι περιοχές κάτω από τις καμπύλες ROC των κλιμάκων Γλασκώβης για πρόβλεψη της επιβίωσης των ασθενών έδωσαν τιμές 0,545±0,076 (p=0,547) για την υπολογισθείσα εξίσωση και 0,543±0,076 (p=0,567) για τις άλλες τρεις εξισώσεις. Για τις πραγματικές τιμές Γλασκώβης η αντίστοιχη περιοχή ήταν 0,548±0,076 (p=0,523). Από την ανάλυση των αποτελεσμάτων προκύπτει ότι η εξίσωση που προτείνεται προβλέπει με μεγάλη ακρίβεια τη λεκτική απάντηση σε ασθενείς με κρανιοεγκεφαλικές κακώσεις, δίνει παρόμοια αποτελέσματα με παλαιότερες εξισώσεις και είναι πιο απλή και σύντομη στη λύση της. Η πιλοτική αυτή μελέτη βρίσκεται σε εξέλιξη και τα τελικά αποτελέσματα αναμένονται σε 12 μήνες. Εγκέφαλος 2009, 46(3):138-146.
Λέξεις κλειδιά: Εξισώσεις, κλίμακα Γλασκώβης, κρανιοεγκεφαλικές κακώσεις, παλινδρόμηση.
Eισαγωγή
Οι κρανιοεγκεφαλικές κακώσεις (ΚΕΚ) αποτελούν ένα από τα πιο σημαντικά προβλήματα δημόσιας υγείας που αντιμετωπίζουν τα κέντρα τραύματος. Στις ΗΠΑ, κάθε 21 δευτερόλεπτα ένα άτομο προσβάλλεται από ΚΕΚ, δηλαδή 1,5 εκατομμύριο ετησίως11. Ως πρακτική κλίμακα αξιολόγησης της βαρύτητας και της χρονικής διάρκειας διαταραχής της συνείδησης και του κώματος σε αυτούς τους ασθενείς χρησιμοποιείται ευρύτατα η Κλίμακα της Γλασκώβης (Glasgow Coma Scale, GCS)25. Η GCS αξιολογεί την ικανότητα των ασθενών να ανοίγουν τα μάτια (1-4 βαθμοί), να επικοινωνούν λεκτικά (1-5 βαθμοί) και να υπακούν σε εντολές και να κινούν τα άκρα τους (1-6 βαθμοί)10. Η βαθμολογία της κατευθύνει σε μεγάλο βαθμό τις κλινικές αποφάσεις, όπως είναι η διενέργεια αξονικής τομογραφίας, η διασωλήνωση ή η χειρουργική επέμβαση9. Ουσιαστικά, αποτελεί μία διεθνή τυποποιημένη προσέγγιση καταγραφής των νευρολογικών ευρημάτων1 και ως συστατικό στοιχείο ανευρίσκεται σε διάφορες άλλες κλίμακες (APACHE-II, ASCOT, CRAMS, RTS, TRISS)13,17.
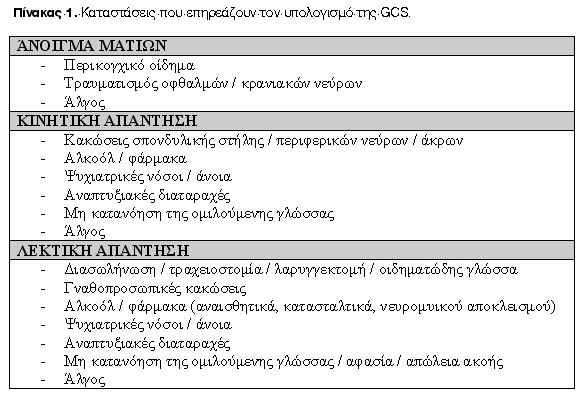
Ωστόσο, ο υπολογισμός της μερικές φορές είναι δυσχερής (Πίνακας 1)6,7. Ειδικότερα, για τον υπολογισμό της λεκτικής απάντησης (GCS-Ομιλία) υπάρχουν μελέτες που υποστηρίζουν τη χρήση μοντέλων παλινδρόμησης, τα οποία παρακάμπτουν τα συνυπάρχοντα εμπόδια22. Τα μοντέλα αυτά μπορούν με μεγάλη ακρίβεια να προβλέψουν την τιμή της GCS-Ομιλίας από την αντίδραση των ματιών (GCS-Μάτια) και την κινητικότητα (GCS-Κινητικότητα)16. Με τον τρόπο αυτό, καθίσταται εφικτή η βαθμολόγηση της GCS και σε διασωληνωμένους ασθενείς με ΚΕΚ16,22.
Σκοπός της παρούσας εργασίας ήταν: (α) η κατασκευή μίας εξίσωσης παλινδρόμησης που να προβλέπει με ακρίβεια τη GCS-Ομιλία με βάση τη GCS-Μάτια και τη GCS-Κινητικότητα και (β) η σύγκριση της εξίσωσης αυτής με άλλες εξισώσεις παλινδρόμησης που προτείνονται στη βιβλιογραφία.
Υλικό-μέθοδος
Ως υλικό στην παρούσα μελέτη χρησιμοποιήθηκαν αναδρομικά οι φάκελοι ασθενών που εισήχθησαν κατά τη δεκαετία 1994-2003 στη Μονάδα Εντατικής Θεραπείας (ΜΕΘ) του Π. Γ. Ν. Αλεξανδρούπολης με τη διάγνωση "αμιγής ΚΕΚ." Συνολικά, πλήρη στοιχεία (συνολική GCS, τα επιμέρους συστατικά της, διάφορες φυσιολογικές μεταβλητές, απεικονιστικά ευρήματα και έκβαση) συγκεντρώθηκαν για 74 ασθενείς. Σημειώνεται ότι μεταξύ των ασθενών δεν υπήρχε ομοιογένεια, καθώς άλλοι βρίσκονταν υπό καταστολή, ενώ άλλοι βρίσκονταν σε φάση ανάνηψης από γενική αναισθη-σία, κάτι που αναφέρουν και άλλοι ερευνητές22.
Στα πλαίσια της ανάλυσης χρησιμοποιήθηκε το στατιστικό πακέτο SPSS (Statistical Package for Social Sciences) v.14.0. Επιλέχθηκε ως μέθοδος η παλινδρόμηση βήμα-προς-βήμα με εξαρτημένη μεταβλητή τη GCS-Ομιλία και ανεξάρτητες τη GCS-Μάτια και GCS-Κινητικότητα. Επίσης, έγινε μία σειρά από διάφορους μετασχηματισμούς των τελευταίων δύο μεταβλητών, όπως ύψωση στο τετράγωνο, αντίστροφες τιμές και γινόμενα. Τέλος, επιλέχθηκε η καλύτερη εξίσωση πολλαπλής γραμμικής παλινδρόμησης.
Οι συντελεστές χ2 (r) του Pearson και rs του Spearman χρησιμοποιήθηκαν στη διερεύνηση της συσχέτισης μεταξύ των πραγματικών και των προβλεπόμενων από την εξίσωση μέσων τιμών για τη GCS-Ομιλία και τη συνολική GCS28. Παρόμοιος έλεγχος έγινε και για άλλες 3 εξισώσεις παλινδρόμησης που αναφέρονται στη βιβλιογραφία και εφαρμόστηκαν στους 74 ασθενείς22:
GCS-Ομιλία = -0,3756 + GCS-Κινητικότητα*0,5713 + GCS-Μάτια*0,4233 (Εξίσωση 1).
GCS-Ομιλία = 2,3976 + GCS-Κινητικότητα*(-0,9253) + GCS-Μάτια*(-0,9214) + (GCS-Κινητικότητα)2*0,2208 + (GCS-Μάτια)2*0,2318 (Εξίσωση 2).
GCS-Ομιλία = 0,2095 + GCS-Κινητικότητα*(-2,1238) + GCS-Μάτια*3,9897 + (GCS-Κινητικότητα)2*0,6048 + (GCS-Μάτια)2*(-1,9077) + (GCS-Κινητικότητα)2*(-0,0344) + (GCS-Μάτια)3*0,2748 (Εξίσωση 3).
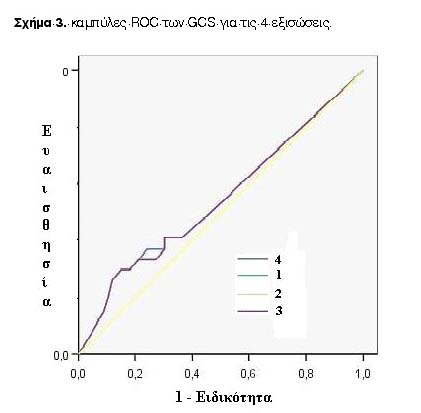
Η διαχωριστική ικανότητα όλων των εξισώσεων ελέγχθηκε με τις καμπύλες ROC (Receiver Operating Characteristic curves)18. Οι καμπύλες αυτές αποτελούν γραφική απεικόνιση της ανταλλαγής μεταξύ ευαισθησίας (άξονας Y-ποσοστό αληθώς θετικών αποτελεσμάτων) και της 1-ειδικότητας (άξονας Χ-ποσοστό ψευδώς θετικών αποτελεσμάτων) για διαχωριστικά όρια (cutoff points) από 0-10012. Ως μεταβλητές ελέγχου (test variables) επιλέχθηκαν διαδοχικά οι διαφορετικές τιμές GCS ανάλογα με την εξίσωση και ως state variable η έκβαση. Στη συνέχεια, υπολογίστηκαν και συγκρίθηκαν τα εμβαδά κάτω από τις καμπύλες ROC (Area Under Curve, AUC) στις τέσσερεις περιπτώσεις.
Αποτελέσματα
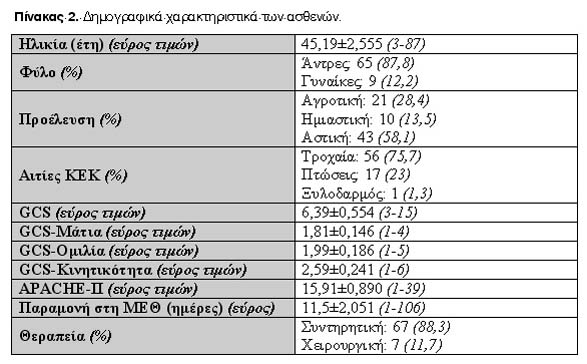
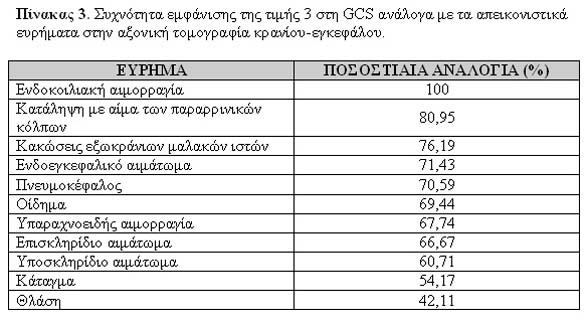
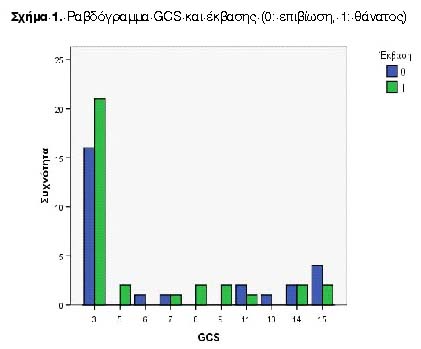
Στον Πίνακα 2 παρουσιάζονται τα δημογραφικά χαρακτηριστικά των ασθενών. Η πλειοψηφία είναι άρρενες (87,8%) από αστικές περιοχές (58,1%) που ενεπλάκησαν σε τροχαία ατυχήματα (75,7%) και αντιμετωπίστηκαν συντηρητικά (88,3%). Στο Σχήμα 1 εμφανίζεται το ραβδόγραμμα της GCS και έκβασης. Σε αυτό το σχήμα παρατηρεί κανείς τον πολύ μεγάλο αριθμό ασθενών με GCS 3 (61,67%) και κακή έκβαση (1 = θάνατος). Στον Πίνακα 3 παρουσιάζεται η συχνότητα εμφάνισης της τιμής 3 στη GCS ανάλογα με τα ευρήματα της αξονικής τομογραφίας. Σημειώνεται ότι η τιμή αυτή παρατηρήθηκε στο 100% των ασθενών με ενδοκοιλιακή αιμορραγία.
Συνολικά, το 61,67% των ασθενών έχει GCS 3, το 10% GCS 15 και το 6,67% GCS 14. Ειδικότερα, η GCS-Μάτια για τους επιζώντες έχει ως πιο συχνή την τιμή 1 (62,96%) και ακολουθούν οι τιμές 4 (25,93%) και 2 (7,41%). Για τους θανόντες, οι τιμές της GCS-Μάτια εμφανίζονται με ανάλογη συχνότητα (75,76% για την τιμή 1, 15,15% για την 4 και 6,06% για τη 2).
Η GCS-Ομιλία για τους επιζώντες λαμβάνει πιο συχνά την τιμή 1 (66,67%) και ακολουθεί η τιμή 5 (22,22%). Για τους θανόντες, οι τιμές της GCS-Ομιλίας εμφανίζονται με ανάλογη συχνότητα (75,76% για την τιμή 1 και 9,09% για την τιμή 5).
Τέλος, η GCS-Κινητικότητα για τους επιζώντες εμφανίζει πρώτη σε συχνότητα την τιμή 1 (59,26%) και ακολουθούν οι τιμές 5 (18,52%) και 6 (14,81%). Οι θανόντες παρουσιάζουν ανάλογες συχνότητες (63,63% για την τιμή 1, 15,15% για την τιμή 5 και 9,09% για την τιμή 6).
Η εξίσωση πολλαπλής παλινδρόμησης που προέκυψε είναι η εξής:
GCS-Ομιλία = 0,963 + 0,029*GCS-Μάτια*(GCS-Κινητικότητα)2 (Εξίσωση 4).
Η εξίσωση έχει τα ακόλουθα χαρακτηριστικά: διορθωμένος συντελεστής προσδιορισμού R2=0,916, τυπικό σφάλμα εκτίμησης θεωρητικών τιμών=0,46 και F=795,509, p=0,000. Για λόγους απλότητας κατασκευάστηκε πίνακας των προβλεπόμενων με βάση την εξίσωση 4 τιμών της GCS-Ομιλίας (Πίνακας 4), οι οποίες απεικονίζονται γραφικά στο Σχήμα 2.
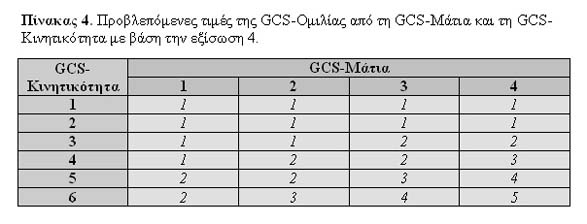
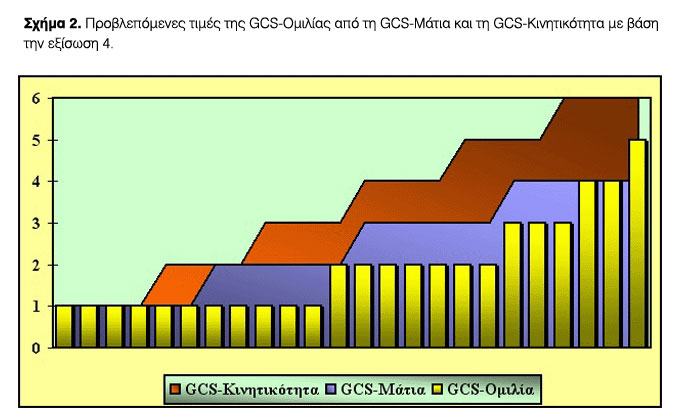
Η μέση τιμή της πραγματικής λεκτικής απάντησης και της πραγματικής κλίμακας Γλασκώβης ήταν 1,9865±0,1861 και 6,3919±0,554. Για τις πραγματικές τιμές Γλασκώβης η περιοχή κάτω από την καμπύλη ROC για πρόβλεψη της επιβίωσης των ασθενών έδωσε τιμή 0,548±0,076 (p=0,523). Για τις εξισώσεις 1-4, οι αντίστοιχες τιμές και, επιπρόσθετα, οι συντελεστές r και rs εμφανίζονται στον Πίνακα 5. Τέλος, στο Σχήμα 3 απεικονίζονται οι καμπύλες ROC για την προβλεπόμενη ολική GCS για τις 4 εξισώσεις.
Συζήτηση
Η GCS χρησιμοποιείται στην αξιολόγηση του επιπέδου συνείδησης, στην εκτίμηση της βαρύτητας των κακώσεων, αλλά και στην πρόβλεψη της έκβασης3,17. Σε αυτή οφείλεται σε μεγάλο ποσοστό η προγνωστική ικανότητα του συστήματος APACHE1,15. Αποτελεί το άθροισμα τριών στοιχείων: της λεκτικής αντίδρασης, της αντίδρασης των ματιών και της κινητικότητας25.
Στην πράξη, έχει προταθεί να χρησιμοποιούνται οι τρεις βαθμοί (GCS-Μάτια, Ομιλία και Κινητικότητα) μεμονωμένα και όχι ως συνολικό άθροισμα, αφού διαφορετικά και οι τρεις σταθμίζονται με το ίδιο βάρος και δεν αντανακλούν πλήρως την κλινική εικόνα7. Μάλιστα, μερικοί ερευνητές υποστηρίζουν ότι η GCS-Κινητικότητα από μόνη της αρκεί για την πρόβλεψη της βραχυπρόθεσμης έκβασης8, άλλοι υποστηρίζουν τη χρήση της GCS-Μάτια και GCS-Κινητικότητα19, ενώ άλλοι απορρίπτουν τον ισχυρισμό αυτό και χρησιμοποιούν το άθροισμα των τριών συστατικών17. Πάντως, ασθενείς με την ίδια συνολική βαθμολογία εμφανίζουν διαφορετικό κίνδυνο θανάτου εξαιτίας διαφορών βαθμολογίας στα τρία συστατικά26. Έχει βρεθεί ότι η θνητότητα είναι σημαντικά διαφορετική για διαφορετικούς συνδυασμούς που δίνουν τελική βαθμολογία 7, 9, 11 και 1427.
Η αξιοπιστία και η ακρίβεια της GCS έχουν αμφισβητηθεί, ειδικά όταν οι βαθμολογητές δεν είναι κατάλληλα εκπαιδευμένοι και ιδίως στο μέτριο επίπεδο συνείδησης (GCS 7-11)14. Καλύτεροι βαθμολογητές φαίνεται να είναι οι ειδικευόμενοι, οι ιατροί χειρουργικών ειδικοτήτων και όσοι παρακολουθούν το πρόγραμμα ATLS (Advanced Trauma Life Support)20. Ως λόγοι μειωμένης αξιοπιστίας προβάλλονται η μη ενσωμάτωση στην κλίμακα των αντανακλαστικών του στελέχους, η λοξότητα προς την κινητική απάντηση, η δυσκολία χρήσης της σε διασωληνωμένους ασθενείς και ο χρόνος έναρξης υπολογισμού της (τόπος ατυχήματος, τμήμα επειγόντων περιστατικών, ΜΕΘ)23,24. Προτείνεται η βαθμολόγηση να γίνεται πριν την καταστολή15 και κατά προτίμηση στον τόπο του ατυχήματος5.
Πιο αναλυτικά, ο υπολογισμός της ολικής GCS σε διασωληνωμένους ασθενείς είναι δυσχερής, διότι δεν μπορεί ο βαθμολογητής να υπολογίσει τη GCS-Ομιλία16. Δυσχέρειες υπάρχουν, μεταξύ άλλων και σε περιπτώσεις λαρυγγεκτομής, τραχειοστομίας, οιδηματώδους γλώσσας, αφασίας και γναθοπροσωπικών κακώσεων (Πίνακας 1)2,6,7. Για τη βαθμολόγηση της GCS-Ομιλίας έχουν προταθεί: (α) ο υπολογισμός ανάλογα με την κλινική εικόνα (τεχνητά χαμηλή βαθμολογία, σημαντική επίδραση της καταστολής), (β) η τιμή 1, (γ) η μέση τιμή της GCS-Ομιλίας άλλων μη διασωληνωμένων ασθενών και (δ) η χρήση του γράμματος "T" (με αυτόν τον τρόπο δεν είναι δυνατός ο υπολογισμός της GCS)15,16,19. Ταυτόχρονα, αναφέρεται η χρήση του "P" (φαρμακευτική παράλυση), του "S" (καταστολή), του "C" (κλειστά μάτια) και του "U" (για συντελεστές μη ελεγχόμενους)2,13.
Mία μελέτη που διερεύνησε τον τρόπο καταγραφής της GCS διασωληνωμένων ασθενών κατέληξε στα εξής συμπεράσματα: το 26% των κέντρων τραύματος έδινε 1 βαθμό για την ομιλία, το 23% 3 βαθμούς για τη συνολική GCS, το 16% σημείωνε το γράμμα "Τ" και το 10% έδινε πάντα το βαθμό 15 2. Άλλοι ερευνητές ανέφεραν ποσοστό σωστών καταγραφών της GCS μόνο 51% 4.
Παράλληλα, διάφορα μοντέλα παλινδρόμησης έχουν παρουσιαστεί. Τρεις τέτοιες εξισώσεις είναι οι Εξ. 1, 2 και 322. Η εφαρμογή, μάλιστα, της Εξ. 1 σε 24.085 ασθενείς έδωσε προβλεπόμενη τιμή GCS-Ομιλίας 4,3±1,2, με μέση πραγματική 4,4±1,3 (r=0,90, p=0,0001) και GCS 13,7±3,4, με πραγματική τιμή 13,6±3,5 (r=0,97, p=0,0001). Η AUC για την πρόβλεψη της έκβασης για τις δύο τιμές GCS (προβλεπόμενη και πραγματική) ήταν 0,850 και 0,86816. Με βάση τα δεδομένα από τους 74 ασθενείς, για τον υπολογισμό της GCS-Ομιλία από τη GCS-Μάτια και τη GCS-Κινητικότητα προτάθηκε ως πιο απλή η Εξ. 4.
Η Εξ.4 εμφανίζει το μεγαλύτερο διορθωμένο συντελεστή προσδιορισμού (0,916) και ακολουθούν κατά φθίνουσα σειρά οι Εξ. 3, 2 και 1 (0,832, 0,83 και 0,76). Οι Rutledge et al ανέφεραν στο δικό τους δείγμα μεταξύ πραγματικών και προβλεπόμενων τιμών της GCS-Ομιλίας r=0,76 (Εξ. 1), r=0,9179 (Εξ. 2) και r=0,9194 (Εξ. 3)22. Στο δικό μας δείγμα η εφαρμογή της Εξ. 4 έδωσε r ανώτερο και ίσο με 0,958, ενώ οι αντίστοιχες τιμές μετά από την εφαρμογή των Εξ. 1, 2 και 3 στο δικό μας δείγμα ήταν 0,922, 0,950 και 0,951 αντίστοιχα. Αντίθετα, η Εξ. 4 έδωσε το χαμηλότερο rs (0,916). Ο υψηλότερος rs αντιστοιχούσε στην Εξ. 2 (0,924) και ακολούθησαν οι Εξ. 3 (0,923) και 1 (0,920). Δηλαδή και οι 4 εξισώσεις ουσιαστικά, όταν εφαρμόστηκαν στους συγκεκριμένους 74 ασθενείς, παρουσίασαν πολύ καλά και συγκρίσιμα αποτελέσματα. Πλεονέκτημα της Εξ. 4 αποτελεί η απλότητά της και ο λιγότερος χρόνος που απαιτεί ο υπολογισμός της.
Στο σημείο αυτό πρέπει να σημειωθούν ορισμένα μειονεκτήματα της μελέτης, τα οποία, ενδεχομένως να επηρεάζουν τα αποτελέσματά της: (α) ο σχετικά μικρός αριθμός των ασθενών, (β) ο μεγάλος αριθμός ασθενών με τιμή GCS 3 (61,67%), (γ) ο μικρός αριθμός ασθενών με ενδιάμεσες τιμές GCS (στις οποίες η μαθηματική σχέση μεταξύ των συστατικών της ενδέχεται να μην είναι τόσο φανερή και η προβλεπτική ικανότητα της κλίμακας περιορισμένη) και (δ) η περιορισμένη εμπειρία αυτών που συγκέντρωσαν τα δεδομένα (ειδικευόμενοι ιατροί). Παρόμοιοι περιοριστικοί παράγοντες αναφέρονται και σε άλλες μελέτες21,22.
Στην παρούσα εργασία παρουσιάστηκε μία εξίσωση παλινδρόμησης που να προβλέπει με ακρίβεια τη GCS-Ομιλία με βάση τη GCS-Μάτια και τη GCS-Κινητικότητα. Με αυτή επιβεβαιώθηκαν τα συμπεράσματα άλλων ερευνητών, οι οποίοι υποστηρίζουν την ύπαρξη μαθηματικής σχέσης μεταξύ των συστατικών της GCS και θετικής συσχέτισης μεταξύ της GCS-Μάτια και GCS-Κινητικότητας από τη μία και GCS-Ομιλίας από την άλλη16,22. Η χρησιμότητα μίας τέτοιας εξίσωσης στον υπολογισμό της GCS σε διασωληνωμένους ασθενείς είναι προφανής. Ωστόσο, είναι απαραίτητος περαιτέρω έλεγχος της εγκυρότητας της εξίσωσης αυτής σε μεγαλύτερο αριθμό ασθενών, ώστε η χρήση της να μπορεί να γενικευθεί.
ΒΙΒΛΙΟΓΡΑΦΙΑ